Oktober 2023 – Ausgabe 42
Neurologische Spätfolgen bei Leistungssportlerinnen und -sportlern
Dr. med. Claudia Stichtmann
Zum Arztprofil
Schlüsselwörter: Schädel-Hirn-Trauma (SHT), Concussion, chronische traumatische Enzephalopathie (CTE), Neurodegeneration, sportartspezifische Dystonien, sportassoziierte chronische periphere Nervenschäden
Neben den positiven Effekten von Breitensport in der Prävention neurologischer Krankheiten und den Erkenntnissen zur neuronalen Plastizität auf Formbarkeit und Training des Nervensystems durch körperliche Aktivität geraten im Bereich des Leistungssports in den letzten 20 Jahren akute und chronische Schädigungen des zentralen und peripheren Nervensystems als Folgen der zunehmenden Geschwindigkeiten und Trainingsintensitäten in den Fokus des Interesses der Sportneurologie.
Schädel-Hirn-Trauma
Die Kopfverletzung (Schädel-Hirn-Trauma, SHT) ist insbesondere bei den Kontakt- und Kollisionssportarten wie Fußball, Boxen oder Eishockey nach dem VBG Sport-Report der Unfallversicherung in den Profi-Ligen mit 6 bis 17 Prozent in der Verletzungsstatistik eine häufige Verletzungsart. Meist besteht ein leichtes Schädel-Hirn-Trauma wie Schädelprellung und Gehirnerschütterung (engl. Concussion).
Dabei kann es durch einen äußerlichen linearen Anprall am Schädel intrakraniell zu rotatorisch wirkenden Kräften kommen, die zu einem multifokalen diffusen axonalen Schaden in der weißen Hirnsubstanz führen können. Es kommt dann zu einer funktionellen Übertragungsstörung zwischen den Nervenzellen mit vorübergehenden Funktionsstörungen, einem Anstieg exzitatorisch wirkender Neurotransmitter und einem zerebralen Energiedefizit.
Die typischen Symptome einer Concussion sind Kopfschmerz, Übelkeit, Verwirrtheit und Erinnerungslücken: So erlitt z. B. im Endspiel der Fußballweltmeisterschaft 2014 der deutsche Spieler Christoph Kramer durch heftigen Zusammenstoß eine Gehirnerschütterung und fragte den Schiedsrichter, ob er gerade im Finale spiele.
Die Diagnose erfolgt klinisch-neurologisch anhand der Symptome mit Untersuchung von Kognition, Koordination, Gang, Gleichgewicht und der Halswirbelsäule
(z. B. SCAT 5 Sport Concussion Assessment Tool). Eine Standard-MRT-Bildgebung des Gehirns ist dabei definitionsgemäß ohne Nachweis von strukturellen Auffälligkeiten. Bio- oder Blutmarker zur Diagnosesicherung einer Concussion gibt es derzeit nicht.
Die DFL hat 2019 Maßnahmen gegen Kopfverletzungen im Profifußball beschlossen und obligatorische neuropsychologische Tests (SKAT 5) jährlich vor Beginn des ersten Ligaspiels und nach Kopfverletzungen in der ersten und zweiten Liga eingeführt.
2023 wurde das DFL-Protokoll Kopfverletzungen im Profifußball etabliert, das neben der neurologischen Untersuchung nach Gehirnerschütterung mit „Return-to-Sport“-Strategien die Sportler nach einem sechsstufigen Stufenkonzept von der Ruhephase über zunehmende Aktivität bis zur vollständigen Rückkehr in den Trainings- und Spielbetrieb führt (Tabelle 1).
Langzeitfolgen von Schädel-Hirn-Traumen
Rezidivierende Schädel-Hirn-Traumen können oft nach Jahrzehnten zur chronisch- traumatischen Neurodegeneration mit Demenz führen: 1928 wird erstmals der Begriff der Dementia pugilistica, der „Faustschlag-Demenz“, bei Boxern geprägt.
In den 1970er-Jahren entsteht das Konzept der chronisch traumatischen Enzephalopathie CTE, ab 2002 gestützt durch die Autopsiebefunde des Neuropathologen Bennet Omalu, der an Gehirnen verstorbener American-Football-Profis schwere Hirnschädigungen mit Tau-Proteinablagerungen und kortikaler und subkortikaler Atrophie entlang der durch die rezidivierenden Traumen geschädigten Nervenbahnen fand. Die Football-Profis hatten Aggressivität, Desorientierung, Depressivität bis Suizidalität, Bewegungsstörungen wie Parkinson und eine Demenz entwickelt. 2015 erschien der Spielfilm „Concussion, erschütternde Wahrheit“ mit Will Smith und Alec Baldwin in den Hauptrollen, in dem die Befunde von Bennet Omalu und die Konfrontation mit der NFL geschildert werden, und der die Aufmerksamkeit einer breiteren Öffentlichkeit auf das Problem der Kopfverletzungen bei Sportlern lenkte. Mittlerweile gibt es Studien zum Risiko für neurodegenerative Erkrankungen und Demenz nach rezidivierenden SHT: 2023 erschien in Lancet Public Health eine Kohorten- Studie, bei der 6000 ehemalige Fußball-Profis mit einer Kontrollpopulation der Allgemeinbevölkerung verglichen wurden: Bei den Fußball-Profis fand sich mit 8,9 Prozent gegenüber 6,2 Prozent der Kontrolle ein fast 50 Prozent erhöhtes Demenz-Erkrankungsrisiko.
SHT stellen einen eigenen Risikofaktor für das Auftreten einer Alzheimer-Demenz dar: Abhängig von Schweregrad und Häufigkeit von SHT, der individuellen Vulnerabilität und bei Männern häufiger als bei Frauen, kommt es über eine Verringerung der kognitiven Reserve zur Ablagerung von Beta-Amyloid und Tau-Proteinen mit Neurodegeneration. Neben Demenz scheint auch das Risiko für ALS (Amyotrophe Lateralsklerose) und Parkinson nach rezidivierenden SHT erhöht.
Sportartspezifische Dystonie (Yips, Läuferdystonie)
Unwillkürliche Bewegungen der Hand während der Durchführung eines Golf- oder Tennisschlags (Yips) oder Fußbewegungen bei Läuferinnen bzw. Läufern sind zentrale dystone Bewegungsstörungen unklarer Ätiologie und haben gelegentlich schon zum Ende von Sportlerkarrieren geführt. Dem Golf-Profi Bernhard Langer gelang es, seine Yips mit Wechsel des Putters und einer besonderen Grifftechnik zu behandeln.
Sportassoziierte chronische periphere Nervenschäden
Bei akuten Sportverletzungen kann es zu Nervenkompressionen und Nerventraktionen kommen. Chronische Nerven- schäden entstehen hingegen meist durch hochfrequente repetitive Bewegungen, oft als Folge des spezialisierten Trainings oder durch Muskelhypertrophie als sogenannte Überlastungsschäden und Engpass- Syndrome. Diese können entlang des gesamten Nervenverlaufs an Wurzel, Plexus und peripheren Nerven auftreten, wie z. B. das Engpass-Syndrom des Ulnaris- oder Medianusnerven am Handgelenk bei Radfahrern. Die typischen Symptome einer peripheren Nervenschädigung sind Schmerzen, Parästhesien, sensible Ausfälle und Lähmungen.
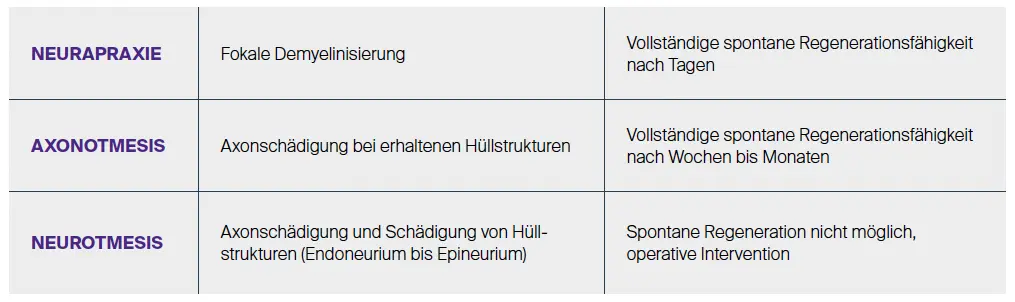
Zur Beurteilung der Prognose wird dabei die Einteilung der traumatischen Nervenschädigung nach Seddon (3 Schweregrade, siehe Tabelle 2) oder Sunderland (5 Schweregrade) herangezogen: Bei der Neurapraxie, zu der die meisten Sportschäden durch Überlastung führen, kommt es zu einer fokalen Demyelinisierung mit vollständiger Restitution innerhalb von zwei Wochen bis sechs Monaten.
Nur selten besteht eine Axonotmesis mit axonaler Schädigung bei Nervenkontinuität mit erhaltenen Hüllstrukturen. Eine Neurotmesis mit vollständiger Schädigung von Axonen und Hüllstrukturen entsteht hingegen nur bei einer akuten Sportverletzung, die Wiederherstellung der Funktion ist meist nur durch mikrochirurgische Intervention möglich.
Diagnostik und Therapie peripherer Nervenschäden
Mit der Elektromyoneurographie (EMG/ NLG) kann zwischen einer demyelinisierenden und einer axonalen Schädigung unterschieden werden. Reinervationszeichen können abgeleitet werden.
Die Nervensonographie mit hochauflösendem Linear-Schallkopf kann die Lokalisation des Engpasses über eine proximale Nervenschwellung und intraneurale Fibrosen bei Axonotmesis darstellen und eine dynamische Untersuchung der Nerven bei Bewegung ermöglichen.
Für die Darstellung tiefer gelegener Nervenstrukturen gibt es – bislang nur an spezialisierten Zentren – die MRT-Neurographie (Nerven-MRT) mit hyperintenser Darstellung des Nervenschadens.
Die Therapie umfasst bei Überlastungsschäden eine Änderung der Trainingsmodalität, ggf. Trainingsreduktion und physikalische und physiotherapeutische Maßnahmen.
Literatur bei der Verfasserin
Dr. med Claudia Stichtmann
ATOS Neurologie Dr. Stichtmann, München
claudia.stichtmann@atos.de